1. Trình bày được phân loại, tác dụng,
cơ chế tác dụng, tác dụng không mong muốn và áp dụng điều trị của insulin.
2. Trình bày được phân loại, cơ chế
tác dụng, tác dụng không mong muốn và áp dụng điều trị của dẫn xuất sulfonylure.
3. Nêu được cơ chế tác dụng, tác dụng,
tác dụng không mong muốn và áp dụng điều trị của metformin.
4. Nêu được cơ chế tác dụng và áp dụng điều trị
của thuốc ức chế α-glucosidase.
Định nghĩa: WHO: “ĐTĐ là một hội chứng có đặc tính biểu
hiện bằng tăng glucose máu do hậu quả của việc thiếu hoặc mất hoàn
toàn hoặc liên quan đến sự suy yếu trong bài tiết và hoạt động của
insulin”
Phân loại ĐTĐ:
- đtđ typ 1
- đtđ typ 2
- đtđ thai kỳ
- đtđ nguyên nhân khác
- đtđ typ 1
- đtđ typ 2
- đtđ thai kỳ
- đtđ nguyên nhân khác
tiêu chuẩn chẩn đoán:
- HbA1c ≥ 6,5% (1% = 1.7 mmol/l)
- Glucose máu lúc đói ≥ 7 mmol/l (126mg/dl) (≥ 2 lần xét nghiệm)
- Glucose máu ≥ 11,1 mmol/l (200mg/dl) 2 giờ sau nghiệm pháp dung nạp glucose (làm 2 lần)
- Glucose máu bất kỳ ≥ 11,1 mmol/l (200mg/dl) kèm: uống nhiều, đái nhiều, giảm cân, đường niệu, ceton niệu
- HbA1c ≥ 6,5% (1% = 1.7 mmol/l)
- Glucose máu lúc đói ≥ 7 mmol/l (126mg/dl) (≥ 2 lần xét nghiệm)
- Glucose máu ≥ 11,1 mmol/l (200mg/dl) 2 giờ sau nghiệm pháp dung nạp glucose (làm 2 lần)
- Glucose máu bất kỳ ≥ 11,1 mmol/l (200mg/dl) kèm: uống nhiều, đái nhiều, giảm cân, đường niệu, ceton niệu
Test HbA1c
|
Test fructosamin
|
|
Gắn glucose
|
Hb trong hồng cầu
|
Protein huyết thanh
|
Đánh giá nồng độ G.máu
|
120 ngày
sớm nhất 4 tuần |
14-21 ngày
|
Giá trị ┴
|
4-6%
tiền đtđ: 5.7-6.4% |
2.4 - 3.4mmol/l
|
Áp dụng LS
|
Có giá trị:
- chẩn đoán - theo dõi - dự đoán nguy cơ biến chứng |
Hữu ích hơn test HbA1c trong:
- đánh giá hiệu quả điều trị trong thời gian ngắn - ĐTĐ thai kỳ - tuổi thọ hồng cầu giảm - hồng cầu bất thường |
kiểm soát đtđ typ 2:
1. HbA1c
2. Cân nặng
3. Huyết áp
4. Lipid máu
1. HbA1c
2. Cân nặng
3. Huyết áp
4. Lipid máu
tiêu chuẩn của 1 thuốc điều trị ĐTĐ tốt:
- Giảm glucose máu
- Không gây tụt glucose máu
- Giảm HbA1C
- Không gây tăng cân
- Giảm glucose máu
- Không gây tụt glucose máu
- Giảm HbA1C
- Không gây tăng cân
GLUT : glucose transporter
|
Vị trí
|
Ái lực với glucose (mM)
|
GLUT1
|
Mô, hồng cầu, não
|
1-2
|
GLUT2
|
Tb b đảo tuỵ, gan, thận, ruột
|
15-20
|
GLUT3
|
Não, tiểu cầu
|
<1
|
GLUT4
|
Cơ, mỡ
|
5
|
GLUT5
|
Ruột, thận
|
1-2
|
→ gan, cơ vân, tế bào mỡ sd nhiều glucose nhất
trong cơ thể.
I. insulin
1. nguồn gốc, cấu trúc
Hiện nay hạn chế sử dụng insulin khác
loài vì dễ gây dị ứng, sốc phản vệ, thay vào đó là sử dụng 2 loại: insulin người
và insulin analog, cùng được tạo ra nhờ vi khuẩn (kỹ thuật tái tổ hợp gen trên
E.coli thông qua plasmid)
+ Giống hệt insulin của người →
insulin người
+ Có đột biến gen, có sự thay đổi, khác với insulin gốc của người → analog (analog /´ænə¸lɔg/ tương tự). Nhằm 2 mục đích: (1) xuất hiện tác dụng nhanh hơn, (2) kéo dài thời gian tác dụng.
+ Có đột biến gen, có sự thay đổi, khác với insulin gốc của người → analog (analog /´ænə¸lɔg/ tương tự). Nhằm 2 mục đích: (1) xuất hiện tác dụng nhanh hơn, (2) kéo dài thời gian tác dụng.
Lispro, aspart có tác dụng như insulin
nội sinh. Có 2 cách dùng:
1. Dùng trước bữa ăn 10-15 phút → thay thế insulin nội sinh
2. Dùng bơm tiêm điện (bơm rất chậm)
1. Dùng trước bữa ăn 10-15 phút → thay thế insulin nội sinh
2. Dùng bơm tiêm điện (bơm rất chậm)
Insulin bình thường ở dạng dimer. Insulin
regular ở dạng hexamer khi vào cơ thể thì chia nhỏ dần thành các dimer rồi
thành monomer, dạng monomer mới gắn vào tế vào và phát huy tác dụng. Nếu tiêm
tĩnh mạch thì quá trình chia nhỏ xảy ra rất nhanh.
NPH = Neutral Protamine Hagedorn/Isophane
= insulin + protamine. NPH đục là dạng hỗn dịch, trước khi dùng phải lắc đều,
ko tiêm đường tm vì có thể gây tắc mạch.
Glargin có pH hoà tan là 4, khi tiêm
tĩnh mạch với pH máu trung tính, glargin co cụm lại, sau một thời gian nhả dần
insulin, thời gian tác dụng kéo dài, do vậy mà thuốc không có đỉnh.
Determir tuy có pH 7.4 nhưng có khả năng tự tụ tập lại khi tiêm, sau đó cũng giải phóng dần, tương tự Glargin.
Determir tuy có pH 7.4 nhưng có khả năng tự tụ tập lại khi tiêm, sau đó cũng giải phóng dần, tương tự Glargin.
Degludec ở dạng multi-hexamers, nối với
nhau bởi acid Hexadecanedioic → dihexamers → hexamers → dimers → monomers. Do
giải phóng rất chậm nên thời gian tác dụng rất dài.
* Insulin hỗn hợp (mixture) → ko tiêm tm.
NPH/regular: 70/30
NPA/aspart: 70/30
NPL/lispro: 50/50, 75/25
→ xuất hiện tác dụng sớm hơn, kéo dài thời gian tác dụng.
NPH/regular: 70/30
NPA/aspart: 70/30
NPL/lispro: 50/50, 75/25
→ xuất hiện tác dụng sớm hơn, kéo dài thời gian tác dụng.
5. Chỉ định
- ĐTĐ typ 1
- ĐTĐ typ 2 khi chế độ ăn uống liên tục kết hợp metformin không đáp ứng đầy đủ
- ĐTĐ sau khi cắt tụy
- ĐTĐ PNCT
- Hôn mê ĐTĐ
- ĐTĐ typ 2 khi chế độ ăn uống liên tục kết hợp metformin không đáp ứng đầy đủ
- ĐTĐ sau khi cắt tụy
- ĐTĐ PNCT
- Hôn mê ĐTĐ
6. Chống chỉ định
- Quá mẫn với insulin or các thành phần của thuốc
- Quá mẫn với insulin or các thành phần của thuốc
7. TDKMM:
- Khá an toàn, dung nạp tốt
- Loạn dưỡng mỡ tại nơi tiêm → đổi vị trí tiêm thường xuyên.
- Dị ứng
- Tăng cân (đặc biệt ở BN đtđ typ 2): do tế bào tăng sử dụng glucose, ngoài ra còn do thói quen không để đói vì sợ tụt glucose máu.
- Tụt glucose máu
- Khá an toàn, dung nạp tốt
- Loạn dưỡng mỡ tại nơi tiêm → đổi vị trí tiêm thường xuyên.
- Dị ứng
- Tăng cân (đặc biệt ở BN đtđ typ 2): do tế bào tăng sử dụng glucose, ngoài ra còn do thói quen không để đói vì sợ tụt glucose máu.
- Tụt glucose máu
8. Chế phẩm
- Tiêm dưới da
- Tiêm bắp
- Tiêm tĩnh mạch
- Hít (Exubera - cũ, hiện ko còn, Afrezza - mới, nhỏ gọn tiện dụng, ít ADR)
- Tiêm dưới da
- Tiêm bắp
- Tiêm tĩnh mạch
- Hít (Exubera - cũ, hiện ko còn, Afrezza - mới, nhỏ gọn tiện dụng, ít ADR)
9. Liều lượng
- 0,2 – 0,5 UI/kg/ngày: cho BN mới sử dụng insulin
- sau 7-10 ngày → đánh giá lại → chuyển sang dùng liều 0.5-1 UI/kg/ngày.
- 0,2 – 0,5 UI/kg/ngày: cho BN mới sử dụng insulin
- sau 7-10 ngày → đánh giá lại → chuyển sang dùng liều 0.5-1 UI/kg/ngày.
II. thuốc làm tăng nhạy cảm insulin
Metformin
1. Cơ chế tác dụng
- Tăng nhạy cảm của tế bào đích với insulin
- Chỉ có tác dụng khi có mặt insulin nội sinh
- ngoài ra: tăng dung nạp glucose, tăng tổng hợp glycogen ở gan, giảm hấp thu glucose ở ruột.
2. Ưu điểm
- Hạ glucose máu, không gây tụt đường huyết
- Giảm HbA1C 3%
- Không gây tăng cân
3. Chỉ định
- ĐTĐ typ 2
- Hội chứng buồng trứng đa nang
4. Chống chỉ định
- Dị ứng
- ĐTĐ typ 1
- PNCT, cho con bú
5. TDKMM
- Tăng acid lactic
- Rối loạn tiêu hóa
- Thiếu vitamin B12 (dùng kéo dài)
- Dị ứng
1. Cơ chế tác dụng
- Tăng nhạy cảm của tế bào đích với insulin
- Chỉ có tác dụng khi có mặt insulin nội sinh
- ngoài ra: tăng dung nạp glucose, tăng tổng hợp glycogen ở gan, giảm hấp thu glucose ở ruột.
2. Ưu điểm
- Hạ glucose máu, không gây tụt đường huyết
- Giảm HbA1C 3%
- Không gây tăng cân
3. Chỉ định
- ĐTĐ typ 2
- Hội chứng buồng trứng đa nang
4. Chống chỉ định
- Dị ứng
- ĐTĐ typ 1
- PNCT, cho con bú
5. TDKMM
- Tăng acid lactic
- Rối loạn tiêu hóa
- Thiếu vitamin B12 (dùng kéo dài)
- Dị ứng
III. Thuốc làm tăng tiết insulin
1.Sulfonylure
1.1. Thế hệ:
+ TH1: tác dụng yếu, nhiều tác dụng phụ
+ TH2: tác dụng dài, ít tác dụng phụ hơn
+ TH1: tác dụng yếu, nhiều tác dụng phụ
+ TH2: tác dụng dài, ít tác dụng phụ hơn
Cơ chế phụ:
- tăng nhạy cảm của insulin
- giảm glucagon, giảm tác dụng của insulinase, giảm kháng thể kháng insulin.
- tăng nhạy cảm của insulin
- giảm glucagon, giảm tác dụng của insulinase, giảm kháng thể kháng insulin.
1.3. Tác dụng
- Hạ glucose máu
- Giảm HbA1C 1,0 – 1,25%
- Hạ glucose máu
- Giảm HbA1C 1,0 – 1,25%
1.4. TDKMM
- Tụt glucose máu
- Tăng cân
- Dị ứng, RLTH, buồn nôn, nôn, đau đầu
- Tan máu, thoái hóa bạch cầu hạt
- Tụt glucose máu
- Tăng cân
- Dị ứng, RLTH, buồn nôn, nôn, đau đầu
- Tan máu, thoái hóa bạch cầu hạt
1.5. Chỉ định
- ĐTĐ typ 2
- ĐTĐ typ 2
1.6. Chống chỉ định
- ĐTĐ typ 1
- PNCT, cho con bú
- Suy gan, thận
- Hôn mê tăng đường huyết
- ĐTĐ typ 1
- PNCT, cho con bú
- Suy gan, thận
- Hôn mê tăng đường huyết
2. Nhóm glinid
- Cơ chế: chẹn kênh K nhạy cảm ATP à khử cực màng à mở kênh Ca à giải phóng insulin
- Nhanh chóng kiểm soát đường huyết sau ăn
• Nateglinid, repaglinid
- Cơ chế: chẹn kênh K nhạy cảm ATP à khử cực màng à mở kênh Ca à giải phóng insulin
- Nhanh chóng kiểm soát đường huyết sau ăn
• Nateglinid, repaglinid
3. Gliptin
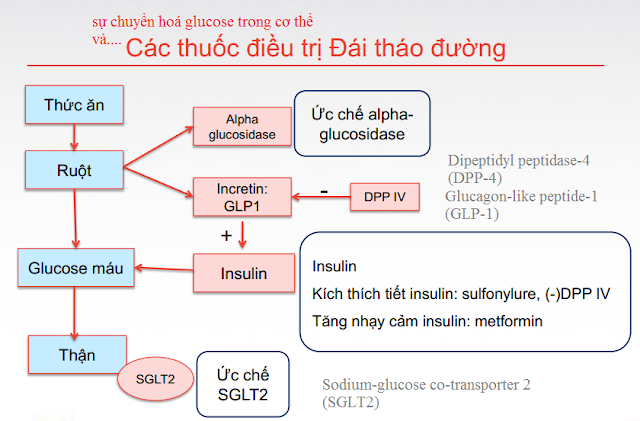
- Cơ chế: ức chế DPP IV à tăng nồng độ GLP1
- Ưu điểm:
+ Hạ glucose máu
+ Ít gây tụt glucose máu
+ Giảm HbA1C từ 1 – 1,5%
• Saxagliptin, sitagliptin, vildagliptin, linagliptin
- Cơ chế: ức chế DPP IV à tăng nồng độ GLP1
- Ưu điểm:
+ Hạ glucose máu
+ Ít gây tụt glucose máu
+ Giảm HbA1C từ 1 – 1,5%
• Saxagliptin, sitagliptin, vildagliptin, linagliptin
IV. Thuốc ức chế alpha glucosidase
acarbose (Glucobay)
acarbose (Glucobay)
1. Cơ chế:
ức chế alpha glucosidase ở bờ bàn chải niêm mạc ruột non
2. Tác dụng
- Chỉ giảm đường huyết sau ăn
- Giảm HbA1C 0,5%
- Ít ảnh hưởng cân nặng
- Ít gây tụt glucose máu
3. TDKMM: RLTH
4. CĐ: ĐTĐ typ 2
5. CCĐ: Dị ứng, xơ gan, PNCT và CCB.
ức chế alpha glucosidase ở bờ bàn chải niêm mạc ruột non
2. Tác dụng
- Chỉ giảm đường huyết sau ăn
- Giảm HbA1C 0,5%
- Ít ảnh hưởng cân nặng
- Ít gây tụt glucose máu
3. TDKMM: RLTH
4. CĐ: ĐTĐ typ 2
5. CCĐ: Dị ứng, xơ gan, PNCT và CCB.
V. Thuốc ức chế chọn lọc SGLT2